Osteoporoza este definita de Organizatia Mondiala a Sanatatii ( OMS ) ca o scadere a densitatii minerale osoase cu mai mult de 2,5 deviatii standard fata de media persoanelor tinere de acelasi sex, fiind o afectiune a sistemului osos. Oasele ajung sa fie atat de fragile incat chiar si activitatile obisnuite si lipsite de un efort major ( cum ar fi de exemplu tusea, stranutul ) pot provoca o fractura. Cele mai frecvente fracturi asociate osteoporozei apar la nivelul coloanei vertebrale, a soldului sau la incheietura mainii.
Cum apare osteoporoza?
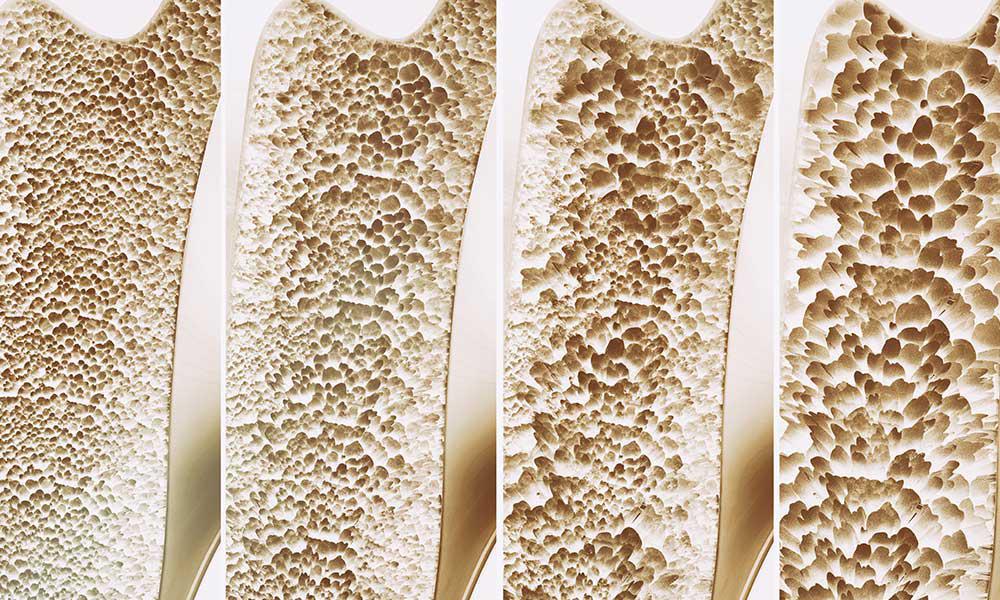
Osul este un tesut aflat intr-o continua schimbare, care sufera un proces continuu de formare si distrugere. Dupa varsta de 35 de ani, echilibrul acestor procese se modifica: cantitatea de os indepartata devine mai mare decat masa osoasa nou formata, iar oasele capata o structura “poroasa”, mai putin rezistenta. Riscul de a dezvolta osteoporoza depinde de rezerva osoasa initiala ( cantitatea de masa osoasa acumulata inainte de 30 de ani ), dar si de rata de pierdere a substantei osoase ( distrugerea osoasa se face prea repede, iar osul devine subtire si fragil, favorizand fracturile).
Epidemiologie:
Osteoporoza este dependenta de sex si varsta: apare de 3 ori mai frecvent la femei comparativ cu barbatii, iar incidenta acesteia creste odata cu inaintarea in varsta, afectand in special persoanele trecute de 45-50 de ani. Deoarece in primii ani dupa instalarea menopauzei femeile ajung sa piarda pana la o cincime din masa osoasa, procentul persoanelor de sex feminin care ajung sa sufere de osteoporoza poate ajunge chiar si la 80%.
Factori de risc pentru o masa osoasa scazuta:
a. Factor de risc care nu pot fi modificati:
– sexul – femeile au risc de 3 ori mai mare de a dezvolta osteoporoza decat barbatii;
– varsta – riscul creste odata cu varsta;
– rasa – apare in special la femeile albe (caucaziene ) sau de origine asiatica;
– aparitia menopauzei precoce ( inainte de 45 de ani );
– antecedente materne de fractura de sold;
– constitutia fizica – mai frecvent la persoanele de statura mica.
b. Factori de risc care pot fi modificati:
– dieta: aport scazut de calciu sau tulburari alimentare;
– tratament de lunga durata cu corticosteroizi;
– alte boli care pot determina osteoporoza secundara ( endocrinologice, reumatologice, divestive, boli congenitale ale colagenului );
– greutate mica ( indice de masa corporala scazut );
– sedentarismul;
– fracturi de fragilitate in trecut ( definita ca o fractura aparuta ca urmare a unui traumatism care pe un os sanatos nu ar produce o fractura – de exemplu caderea de la acelasi nivel )
– consumul de alcool;
– fumatul.
Diagnosticarea osteoporozei:
Stadiile incipiente ale osteoporozei sunt asimptomatice; odata cu scaderea densitatii minerale osoase, pacientii acuza dureri de spare, accentuarea cifozei toracale sau scaderea in inaltime ( cu aprox. 1,5 cm/ an ). Cel mai frecvent simptom care determina pacientii sa se prezinte la medic este reprezentat chiar de aparitia fracturilor.
Criterii de diagnostic conform OMS ( Organizatia Mondiala a Sanatatii ):
1. calcularea scorului T – abaterea densitatii minerale osoase fata de media femeii adulte tinere de 30 de ani, masurata in derivatie standard:
– un scor T mai mare de -1 DS = normal;
– un scor T cuprins intre -1 si -2,5 DS = osteopenie ( scada densitatea osoasa, putand conduce la osteoporoza );
– un scor T mai mic de -2,5 DS = osteoporoza;
Prezenta unei fracturi de fragilitate incadreaza automat pacientul in forma de osteoporoza severa!!
2. calcularea scorului Z – compara densitatea minerala osoasa cu cea normala a unei persoane de aceeasi varsta:
– un scor Z mai mare de -2 DS este considerat a fi in limite normale, conform ISCD ( Societatea Internationala de Densitometrie Clinica);
– un scor Z mai mic de -2 DS este considerat sub limitele normale, iar medicul va evalua istoricul pacientului si cauzele pierderii de masa osoasa.
Prezenta unui scor Z normal la o persoana cu istoric de fracturi in urma unor traumatisme minore ( fracturi de fragilitate ) stabileste diagnosticul pozitiv de osteoporoza.
*** Societatea Internationala de Densitometrie Clinica ( ISCD ) recomanda utilizarea scorului T la nivel central ( coloana lombara, sold sau femur proximal ). Daca acestea nu sunt accesibile ( exista modificari degenerative care fac ca masurarea sa nu poate fi interpretata ) se va folosi pentru diagnostic radiusul distal.
*** Masurarea corecta a DMO depinde de integritatea structurilor analizate – prezenta unor fracturi de fragilitate vechi sau a modificarilor degenerative la nivelul segmentului examinat afecteaza corectitudinea masuratorilor!
Tratamentul osteoporozei:
Osteoporoza este o boala majora de sanatate publica, care necesita atat o evaluare complexa, cat si individualizarea terapiei. Scopul principal este prevenirea fracturilor de fragilitate prin cresterea rezistentei osoase, iar secundar tratarea complicatiilor si terapia antalgica.
Masurile generale includ :
nutritie adecvata si un aport optim de calciu si vitamina D;
exercitii fizice pentru reducerea riscului de cadere;
evitarea excesului de alcool si renuntarea la fumat!
Tratamentul farmacologie include:
medicamente antiresorbtive osoase ( terapia biologica, bifosfonati, estrogeni, SERM sau calcitonina );
anabolizanti ososi ( peptide derivate din PTH, steroizi anabolizanti sau saruri de fluor );
derivati de vitamina D ( alfacalcidol sau calcitriol ).
Depistarea osteoporozei:
“Standardul de aur” pentru diagnosticul, tratarea si monitorizarea cu maxima acuratete a osteoporozei este investigatie imagistica de inalta performanta numita osteodensitometria prin absorbtie duala de raze X sau DEXA ( Dual Energy X-ray Absortiometry). Aceasta este o metoda de investigatie neinvaziva care calculeaza gradul de absorbite al radiatiei X emisa si dispersia acesteia in segmentul examinat.
IMAMED utilizeaza cea mai recenta tehnologie: osteodensitometrul Horizon DXA System. Acesta este dotat cu detectoare de ceramica digitale, de inalta rezolutie si ultra-rapide si un nou generator de raza X, toate pentru a obtine imagini de cea mai buna calitate in vederea stabilirii precise a densitatii minerale a oaselor, pentru reperarea fracturilor, identificarea calcificarilor aortice sau cuantificarea compozitiei corpului omenesc. Astfel nu vom masura doar densitatea osoasa, ci vom putea oferi o evaluare completa atat pentru screening, cat si pentru diagnostic, aprecierea riscului de fractura si a raspunsului la tratament.
Cu acest aparat de ultima generatie rezultatele masurate sunt precise, iar expunerea la razele X este foarte redusa ca durata, suprafata si mai ales doza. Efectuarea investigatiei DXA este nedureroasa si nu necesita o pregatire speciala sau administrarea vreunei substante de contrast!
Caracteristici Horizon DXA Wi System:
Utilizeaza 64 de detectori ceramici – astfel se imbunatateste calitatii imaginii obtinute si se elimina din structura “cadmiul”, un metal relativ toxic care se depoziteaza la nivelul ficatului si in rinichi ( conform WHO – Organizatia Mondiala a Sanatatii );
utiilizeaza un nou generator de raze X care emite o doza foarte mica de radiatii pentru a obtine o imagine de inalta rezolutie – inclusiv cei cu obezitate morbida, la care calitatea imaginii obtinute este, de regula, nesatisfacatoare;
timp de scanare de ordinul secundelor, in functie de segmentul examinat;
functii: Advanced Body Composition, Assessment with InnerCore, Visceral Fat Assessment – pentru o evaluare complexa a compozitiei corporale ( procentul de grasime, masa musculara, densitatea osoasa );
OnePass tehnology – utilizeaza o scanare unica si liniara pentru a obtine imagini de inalta rezolutie, lipsite de erori de suprapunere sau distorsionari;
Sistemul de Calibrare Dinamica – exclusiv HOLOGIC, ofera calibrarea pixel cu pixel prin echivalent de os si tesut oentru precizie pe termen lung;
principalele segmente investigate: coloana vertebrala lombara, sold, femurul – segmentul proximal, oasele antebratului.
Evaluarea completa a pacientilor:
Osteoporoza este o boala care poate fi prevenita cu succes! Cu cat reusim sa depistam boala intr-o faza mai incipienta, cu atat eficienta terapeutica este mai mare.
Fiind o problema de sanatate publica, osteoporoza se situeaza “la granita” intre specialitati precum endocrinologie, reumatologie, ginecologie, ortopedie, medicina interna si geriatrie.
Investigarea pacientului cu osteoporoza sau osteopenie include obligatoriu:
– Anamneza detaliata si un examen clinic obiectiv ( pentru identificarea posibililor factori de risc si excluderea cauzelor secundare );
– Istoricul familial de osteoporoza, fracturi de fragilitate, litiaza renala;
– Istoric personal privind fracturi de fragilitate, dureri osoase, scadere in inaltime;
– Istoric menstrual, medical personal ( afectiuni renale, digestive, endocrinologice, reumatologice) sau medicamentos;
– Un examen de laborator uzual ( hemoleucograma, VSH, glicemie, calcemie, probe renale si hepatice) sau teste mai speciale ( nivel hormonal, functia tiroidiana );
– Examen osteodensitometric.